Rééducation Basse Vision
QU’EST-CE QUE LA BASSE VISION?

La déficience visuelle ne va pas être perçue de la même manière d’une personne à l’autre. Les comportements vont être différents et les capacités visuelles vont être le plus souvent sous exploitées.
Afin d’évaluer au mieux le potentiel fonctionnel de la déficience visuelle; il est recommandé de débuter une rééducation fonctionnelle avec l’orthoptiste le plus tôt possible. Lors du bilan orthoptique et par des exercices ciblés, il pourra identifier les capacités restantes, et définir ainsi le type de rééducation envisageable.
Il est possible de faire intervenir d’autres professionnels de santé (opticien, psychomotricien, ergothérapeute, instructeur en locomotion, psychologue…)
La mission des professionnels de la déficience visuelle est de permettre aux personnes, qui font appel à eux, d’utiliser au mieux leurs capacités fonctionnelles, motrices et visuelles résiduelles. Pour cela, une orientation vers ces professionnels de proximité permettra de coordonner les rééducations adaptées, de conseiller les services administratifs utiles, proche de leur domicile . Voir la pathologie DMLA
La classification de la déficience visuelle est résumée ainsi :

| BASSE VISION | Acuité visuelle(1) binoculaire corrigée Comprise entre 1/10ié et 3/10iè Champ visuel(2) +/- 20° |
| Acuité visuelle binoculaire corrigée comprise entre 1/20iè et 1/10iè CLD(3) à 3 mètres |
|
| CECITE | Acuité visuelle binoculaire corrigée Comprise entre 1/50iè et 1/20iè CLD à 1 mètre |
| Acuité visuelle binoculaire corrigée Comprise entre PL(4) et 1/50iè Ou Champ visuel < 5° |
(2) Champ visuel correspond à la largeur du champ de vision autour de l’objet observé. Il se mesure en degré. Un champ visuel normal s’étende sur 180° de large et 130° en vertical.
(3) CLD = Compte Les Doigts
(4) PL = Perception Lumineuse
TRAITEMENT DE LA DEFICIENCE VISUELLE
BILAN ORTHOPTIQUE DE BASSE VISION
Le bilan Basse Vision a une importance capitale dans l’élaboration du programme de la rééducation fonctionnelle, motrice et visuelle. Il se réalise en étroite collaboration entre l’ophtalmologiste en amont et l’opticien en aval. Ce bilan est réalisé sur prescription médicale. Sa durée est entre 50 et 60 minutes. Le rythme est en fonction du type de la déficience visuelle. Il est réalisé en binôme entre l’orthoptiste et l’optométriste.
L’objectif de ce bilan est d’évaluer les attentes et les besoins du patient afin d’y répondre par différents exercices orthoptiques, ajustés, calibrés et mis au point par l’orthoptiste et diverses outils optiques proposés.
Il est donc souhaitable de ne pas investir dans différentes aides visuelles avant d’entreprendre une rééducation ; ceci dans le but de choisir la meilleure aide visuelle au cours ou en fin de rééducation.
La mise en situation du patient est primordiale. L’observation est source de dialogue à propos des stratégies visuelles spontanément utilisées, de leur efficacité et de leur limite.
A l’issu du bilan, le patient se verra proposer soit des séances de rééducation orthoptique soit une prise en charge pluridisciplinaire, au plus proche de son domicile. Le médecin procèdera alors à la prescription des séances.
A QUEL MOMENT DEBUTER UNE REEDUCATION DE BASSE VISION ?
La réponse est dès l’apparition d’inconfort visuel incommodant sérieusement sa vie sociale, professionnelle et familiale. C’est le début d’une perte de l’autonomie visuelle. Le traitement médical et/ou chirurgical n’empêche aucunement d’envisager une prise en charge orthoptique et optique.
Exemples justifiant une prise en charge en Basse Vision:
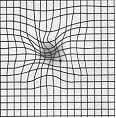
Exemple : le test d’Amsler permet d’identifier les zones visuelles perturbées et ainsi identifier les débuts d’inconfort visuel.
REEDUCATION DE BASSE VISION
La rééducation est adaptée à l’atteinte visuelle du sujet mais aussi à différents facteurs individuels (âge, motivation, environnement familial et social….).
Le travail de l’orthoptiste rééducateur en « basse vision » porte sur la vision fonctionnelle qui est un phénomène complexe basé sur :
Rééduquer la fonction visuelle est un processus qui permet d’optimiser les capacités visuelles et d’utiliser le potentiel visuel résiduel avec ou sans aide optique.
Ce travail commence par l’amélioration des mouvements oculaires, l’organisation spatiale, l’organisation gestuelle.
Il est intégré à tout programme de rééducation, quelle que soit la déficience visuelle visant à développer une nouvelle stratégie du regard (on dit parfois développer ou ancrer un point de fixation de suppléance).
Des exercices de discrimination, de mémoire visuelle et de coordination perceptivo-motrice sont également proposés. Pour la réadaptation à la lecture, des exercices lexiques spécifiques seront ajoutés pour compléter ce travail.
Au cours des séances, l’utilisation de matériel adapté (éclairage direct en lumière blanche, loupes, systèmes télescopiques, télé-agrandisseurs…) feront l’objet d’un travail spécifique avec l’orthoptiste et l’optométriste car l’adaptation nécessite un apprentissage prothétique.
L’évaluation des résultats est avant tout qualitative, l’objectif n’étant pas le gain d’acuité visuelle mais reste essentiellement basé sur la recherche et l’ancrage du point de suppléance.
En parallèle de la rééducation le rôle de l’opticien reste essentiel dans le processus de réadaptation fonctionnelle
Il travaille en lien étroit avec l’orthoptiste. Il conseille les aides optiques et non optiques adaptées aux besoins du patient une fois les séances d’orthoptie débutées ou bien avancées. En lien avec l’orthoptiste, il peut proposer des temps d’apprentissage pour utiliser dans des conditions optimum le matériel préconisé.
Selon les degrés de handicap visuel, la rééducation orthoptique peut s’avérer efficace mais insuffisante. Par conséquent, il existe d’autres étapes qui permettent d’aboutir à un parcours de soins plus élaboré en faisant intervenir d’autres professionnels spécialisés dans la déficience visuelle.
Les étapes 2, 3, 4 et 5 montrent le travail des autres intervenants possibles dans l’élaboration personnalisée du parcours de soins.
Le travail du psychomotricien : ETAPE 2
La psychomotricité est le développement de l’activité motrice, traversé par celui du psychisme, qui permet à l’être humain :
• d’acquérir des gestes adaptés à un but, organisé dans l’espace, organisé dans le temps et latéralisé ;
• de se représenter son corps statique et en mouvement et d’en avoir une image.
• Les trois grandes fonctions qui entrent en jeu dans l’activité psychomotrice : tonus, posture et motricité sont à observer particulièrement chez la personne déficiente visuelle.
Lorsque le corps ou la vision se modifie il faut réajuster son rapport à soi-même, aux autres et à l’environnement. Il est nécessaire d’apprivoiser les perceptions corporelles qui ont toujours existé mais qui prennent du fait du handicap visuel une nouvelle dimension. Un travail en salle peut être alors bénéfique afin d’aider la personne à ressentir, analyser et utiliser ses informations sensorielles.
Lorsque l’on perd la vue on va souvent prendre inconsciemment des postures particulières pour mieux voir ce qui peut entraîner contractures (et douleurs) ou des troubles de l’équilibre. Il est également fréquent d’observer des difficultés de la respiration, expression des efforts d’attention et de concentration supplémentaires.
L’objectif principal est la conscience du corps aux travers des différentes perceptions corporelles et du langage.
Par le biais de la relaxation, du travail de l’équilibre, de la prise de conscience de la richesse des capacités multi-sensorielles du corps, le psychomotricien va donner une place au corps et ainsi aider le patient à prendre conscience de sa présence corporelle dans l’espace. Le travail en psychomotricité rejaillit dans tous les domaines de la vie de la personne. L’aisance corporelle est importante pour les activités de déplacement et également lors des activités plus statiques et minutieuses de la vie quotidienne.
Le travail de l’’instructeur en locomotion (le plus souvent couplé au travail du psychomotricien) : ETAPE 3
L’objectif de la rééducation en locomotion est de permettre à la personne déficiente visuelle de se déplacer seule sans l’aide d’une tierce personne, d’évoluer aisément dans son lieu de vie en sécurité, de faire ses courses, de prendre les transports en commun … Cette rééducation vise donc à :
• Prendre conscience de ses possibilités visuelles
• Développer des stratégies sensorielles et mentales (mémoire, concentration sens kinesthésique) utiles pour traverser les rues, faire un petit trajet. Utiliser l’ouïe, l’odorat, les possibilités visuelles si elles existent. Travailler sa concentration, sa mémoire
• Aider à l’orientation dans l’espace (prises de repères), la représentation mentale d’un trajet, d’un plan au travers de stratégies d’organisation, de déduction.
• Aider à l’utilisation des transports en commun…
• Acquérir des outils techniques (technique de canne, technique de guide pour les aidants…) pour améliorer la sécurité et le confort dans le déplacement. La finalité étant, suivant la personne, de lui apprendre à savoir utiliser l’outil en fonction de ses besoins en permanence ou selon des difficultés spécifiques repérées comme nécessitant l’utilisation de la canne.
Le travail de l’ergothérapeute : ETAPE 4
Ce professionnel doit réapprendre les gestes de la vie quotidienne aux personnes dont ils ont la charge. Il aide la personne à se réapproprier les gestes ou à en trouver de nouveaux. Il aide la personne à développer les aptitudes manuelles dans sa vie quotidienne et à affiner ses capacités d’organisation. Les informations données par le toucher trouveront leur expression dans des activités manuelles diverses de type artisanal et bricolage. Le patient peut alors se réapproprier une habileté manuelle, des stratégies qu’il pourra utiliser dans sa vie quotidienne. L’activité de l’ergothérapeute peut se recouper avec celle du rééducateur en vie journalière. Un même professionnel peut avoir les deux compétences avec un diplôme de base d’ergothérapeute et une formation complémentaire en AVJ.
Le rééducateur en Activités de la Vie journalière (AVJ)
Pouvoir continuer à vivre chez soi, maintenir sa place dans l’organisation familiale, faire au mieux malgré le handicap, garder une dignité à l’égard des siens et de l’entourage. Cet apprentissage est actuellement dispensé dans les établissements spécialisés pour déficients visuels qui seuls pour l’heure possèdent les professionnels requis dans leur plateau technique.
Par vie quotidienne, il s’entend les actes de la vie quotidienne autour de l’hygiène, l’alimentation, la vêture et son entretien, l’entretien de l’espace de vie, vie civile et administrative…. L’ensemble de ces actes revisités, réappropriés visent à redéfinir une socialisation nouvelle et une attitude vis à vis de ses pairs. Le rééducateur en AVJ a également, pour mission de donner des conseils concernant l’aménagement de l’environnement ; l’aménagement de l’électroménager, l’organisation des documents administratifs….
Parfois, l’annonce du handicap visuel ne permet pas d’entamer rapidement une rééducation en basse vision car la notion de « deuil » est à prendre en compte. Dès lors, une mise en contact avec un psychologue peut s’avérer utile. Elle constitue l’étape 5
Le travail du psychologue : ETAPE 5
Le psychologue écoute et accompagne les personnes handicapées dans l’expression de leurs difficultés et de leurs souffrances personnelles tout en visant un mieux-être qui nécessite de les mobiliser vers la recherche d’une reconstruction possible sur le plan psychique.
Il semble important qu’un suivi régulier, individuel ou en groupe soit proposé aux personnes dans ce parcours afin de les aider à franchir les obstacles qu’elles rencontrent et afin d’éclairer l’équipe pluridisciplinaire dans son approche du sujet.
CONSEILS PRATIQUES
Pour la lecture
Pour l’ordinateur
Utiliser la lumière à votre avantage….
Pour regarder la télévision….
Pour la conduite automobile
En résumé, il existe une incompatibilité si l’acuité visuelle binoculaire est inférieure à 5/10ième.
C’est-à-dire si un des deux yeux est inférieur à 1/10ième, l’autre œil doit avoir au moins 5/10ième et un champ visuel binoculaire horizontal qui ne doit pas être inférieur à 120° et doit s’étendre d’au moins 50° vers la gauche et la droite et au moins 20° vers le haut et le bas.
Voir le texte complet de décembre 2005 fixant la liste des incapacités physiques incompatibles avec l’obtention ou le maintien du permis de conduire ainsi que des affections susceptibles de donner lieu à la délivrance de permis de conduire de durée de validité limitée
Liens pour plus d’informations :
http://www.snof.org/vue/permiscond.html
ophtalmo.net/bv/Doc/2010-aout-conduite.pdf
QU’EST-CE QUE LES LENTILLES DE CONTACT ?
 Une lentille de contact est un dispositif médical, et nécessite un acte d’adaptation pour que la lentille corresponde à la courbure de votre œil, soit confortable, corrigeant votre vision, tout en respectant la santé de votre surface oculaire.
Une lentille de contact est un dispositif médical, et nécessite un acte d’adaptation pour que la lentille corresponde à la courbure de votre œil, soit confortable, corrigeant votre vision, tout en respectant la santé de votre surface oculaire.
Les lentilles souples sont les lentilles les plus fréquemment prescrites par l’ophtalmologiste et corrigent la plupart des amétropies.
Les lentilles rigides perméables au gaz nécessitent un entretien plus spécifique et notamment une déprotéinisation une fois par semaine. Elles sont plutôt recommandées dans le cas de fortes amétropies ou de pathologies oculaires cornéennes ou cristalliniennes.
La lentille de contact nécessite un examen préalable et un parcours adaptation, qui dépend du type de lentille.
CONSEILS

Type des lentilles de contact :
Lentilles de contact souples :
Les lentilles de contact souple en hydrogel ou silico-hydrogel peuvent compenser la plupart des amétropies. Ces lentilles sont prescrites en première intention s’il n’y a pas de contre-indications due à une pathologie.
Il y a plusieurs types de port : journalier, bimensuel, mensuel et trimestriel.
La lentille souple s’entretient généralement avec une solution multifonction.
Lentilles de contact rigides perméables au gaz (LRPG), lentilles de contact mini-sclérales et sclérales :
Les lentilles de contact rigides et sclérales ont une durée de port plus longue que la lentille souple (12-18 mois) et sont recommandées dans le cas de forte amétropie, de nystagmus, ou d’aphaquie.
De plus, la particularité de ces lentilles est de pouvoir s’adapter à d’autres formes d’astigmatismes telles que le kératocône, l’ectasie post-chirurgie réfractive, la kératotomie radiaire, les cicatrices et les dystrophies cornéennes et la sècheresse oculaire sévère.
La lentille de contact rigide est adaptée pour chaque œil selon sa topographie et la pathologie du patient. Le ménisque de larme ainsi formé entre la cornée et la lentille a pour but de compenser l’irrégularité de la surface cornéenne et permet une excellente tolérance physiologique en plus d’une amélioration de l’acuité visuelle.
Les lentilles mini-sclérales et sclérales ont un diamètre plus important que les lentilles rigides de première intention et sont indiquées dans les cas d’une sécheresse sévère et chronique.
Adaptation des LRPG, mini-sclérale et sclérale :
Pour l’adaptation de ces lentilles, vous aurez plusieurs rendez-vous :
1. Réalisation des examens nécessaires au choix de votre lentille. Vous devrez commandez les lentilles auprès de votre opticien.
2. Vérification de l’adaptation de la lentille à la cornée. Ce rendez-vous doit se faire après la réception des lentilles auprès de votre opticien, qui vous aura appris à les mettre.
3. Visite de contrôle après une semaine de port.
4. Visite de contrôle après 1 mois de port avec l’ophtalmologue.
5. Visite de contrôle à 3 mois.
6. Visite de contrôle à 6 mois avec l’ophtalmologue.
Téléchargez notre fiche « Entretien des lentilles »